Xét nghiệm vi sinh – Chìa khóa vàng trong chẩn đoán và điều trị bệnh sởi
Xét nghiệm vi sinh – Chìa khóa vàng trong chẩn đoán và điều trị bệnh sởi
Sởi (Measles ) là một bệnh truyền nhiễm cấp tính, lây lan mạnh do vi rút Sởi (họ Paramyxoviridae, chi Morbillivirus) gây ra, bệnh thường gặp ở trẻ dưới 3 tuổi, người lớn chưa tiêm hoặc tiêm phòng không đầy đủ cũng có nguy cơ mắc do virus sởi. Bệnh có thể gây ra nhiều biến chứng nghiêm trọng dẫn đến tử vong, đặc biệt ở trẻ em và người có hệ miễn dịch yếu.
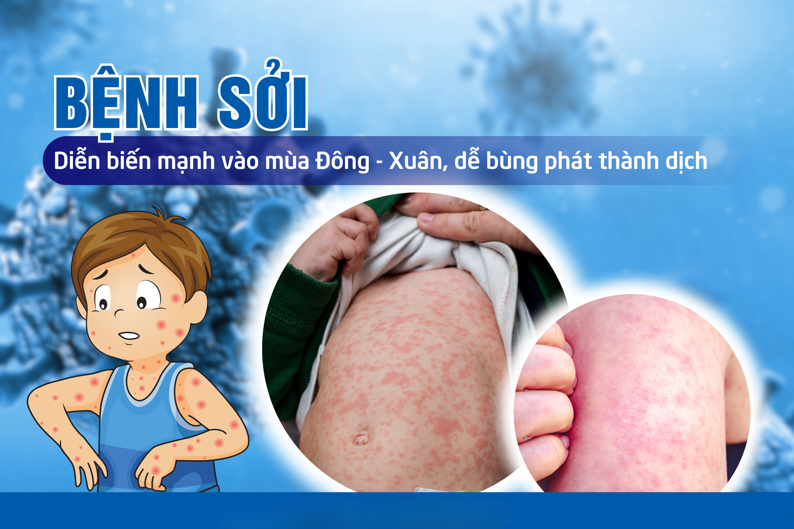
Biểu hiện đặc trưng của bệnh sởi là sốt, viêm long đường hô hấp, viêm kết mạc và phát ban, có thể dẫn đến nhiều biến chứng như viêm phổi, viêm não, viêm tai giữa, viêm loét giác mạc, tiêu chảy…có thể gây tử vong. Việc phát hiện sớm và điều trị kịp thời là yếu tố then chốt để kiểm soát và hạn chế hậu quả của bệnh. Trong đó, xét nghiệm vi sinh đóng vai trò vô cùng quan trọng.
1. Vì sao cần xét nghiệm vi sinh khi nghi ngờ mắc sởi?
- Xác định chính xác tác nhân gây bệnh: Nhiều bệnh truyền nhiễm có triệu chứng giống sởi như sốt phát ban, viêm đường hô hấp, viêm kết mạc mắt… Xét nghiệm giúp phân biệt rõ sởi với các bệnh khác.
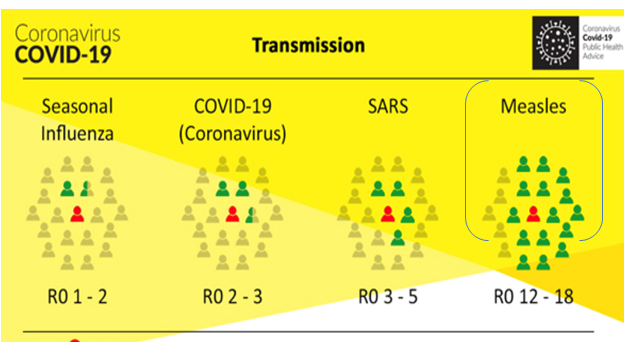
Phát hiện sớm – cách ly kịp thời: Trung bình 1 người nhiễm sởi có thể lây nhiễm cho 15 người khác.
Kết quả xét nghiệm giúp bác sĩ chẩn đoán nhanh và chính xác, từ đó cách ly bệnh nhân kịp thời, tránh lây lan trong cộng đồng.
- Theo dõi diễn tiến bệnh và biến chứng: Trong một số trường hợp, virus sởi có thể gây biến chứng nhiễm trùng thứ phát như viêm phổi, viêm tai giữa… Xét nghiệm giúp phát hiện các vi khuẩn hoặc virus kèm theo, để điều trị phù hợp.
2. Các loại xét nghiệm vi sinh trong chẩn đoán bệnh sởi
- Xét nghiệm huyết thanh học (ELISA): Tìm kháng thể IgM và IgG kháng virus sởi. IgM thường xuất hiện sớm sau khi khởi phát bệnh – là chỉ dấu xác nhận nhiễm sởi cấp tính.
- RT-PCR (phản ứng chuỗi polymerase phiên mã ngược): Phát hiện trực tiếp vật liệu di truyền của virus sởi từ dịch hầu họng của bệnh nhân. Phương pháp này cho kết quả nhanh và chính xác cao.
Độ đặc hiệu của xét nghiệm: 100%.
Phương pháp xét nghiệm Measles sử dụng kỹ thuật sinh học phân tử Real Time PCR. Đây là kỹ thuật hiện đại được sử dụng ở nhiều nước tiên tiến trên thế giới và được Khoa Vi sinh – Bệnh viện Đa khoa Hà Đông triển khai và thực hiện. Kỹ thuật RT PCR có thể phát hiện sởi rất sớm kể cả trong giai đoạn ủ bệnh.
Phương pháp RT PCR xác định được bệnh sởi ngay cả khi 2 kháng thể IgM và IgG chưa xuất hiện trong cơ thể.

Kỹ thuật viên thực hiện xét nghiệm Mealse PCR
- Nuôi cấy virus (hiếm gặp hơn): Dùng trong nghiên cứu hoặc xác định kiểu gen của virus sởi để theo dõi dịch tễ.
3. Vai trò trong điều trị và kiểm soát dịch
Hỗ trợ bác sĩ đưa ra phác đồ điều trị hợp lý: Xác định bệnh nhân đang ở giai đoạn nào, có biến chứng hay không, có nhiễm trùng kèm theo không.
Phát hiện ổ dịch – triển khai phòng dịch hiệu quả: Xét nghiệm vi sinh giúp phát hiện sớm các ca mắc, từ đó ngành y tế có thể khoanh vùng và dập dịch kịp thời.
Giám sát và nghiên cứu sự biến đổi của virus: Theo dõi các chủng virus sởi giúp cập nhật vaccine và điều chỉnh chiến lược phòng chống dịch.
Xét nghiệm vi sinh không chỉ là công cụ chẩn đoán, mà còn là “người dẫn đường” cho bác sĩ trong điều trị, theo dõi và phòng chống dịch sởi hiệu quả. Trong bối cảnh dịch bệnh diễn biến phức tạp, việc nâng cao nhận thức về vai trò của xét nghiệm – cùng với tiêm chủng đầy đủ – là hai trụ cột vững chắc giúp cộng đồng phòng ngừa bệnh sởi một cách hiệu quả và bền vững.
Nguồn tham khảo
-
- Bộ Y tế. Quyết định số 1019/QĐ-BYT, ngày 26/03/2025 của Bộ trưởng Bộ Y tế về việc Ban hành Hướng dẫn chẩn đoán và điều trị bệnh sởi.
- Centers for Disease Control and Prevention. Infection Control in Healthcare Personnel: Epidemiology and Control of Selected Infections Transmitted Among Healthcare Personnel and Patients. 2024.(https://www.cdc.gov/infectioncontrol/guidelines/healthcare-personnel/selected-infections/index.html)
- Centre HPS. Post-measles exposure Immunoglobulin Pathway 22/05/2024 [v1.11]. Health Service Executive; 2024.