Tối ưu hóa liều thuốc Vancomycin thông qua giám sát nồng độ thuốc trong máu tại BVĐK Hà Đông

Tối ưu hóa liều thuốc Vancomycin thông qua giám sát nồng độ thuốc trong máu tại BVĐK Hà Đông
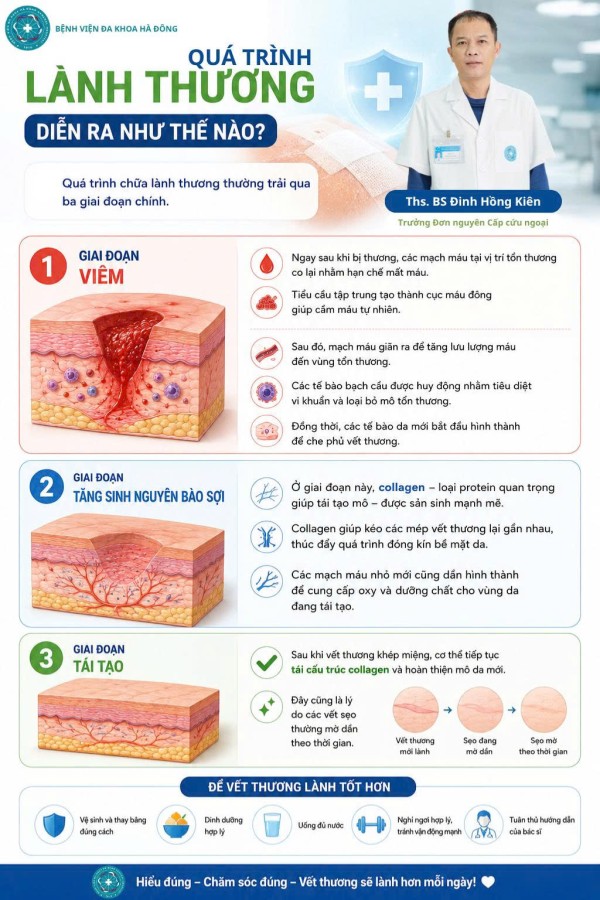
Kháng sinh đóng vai trò vô cùng quan trọng trong điều trị các bệnh lý nhiễm khuẩn, đặc biệt là trong bối cảnh các bệnh nhiễm khuẩn ngày càng trở nên phức tạp. Một trong những thách thức lớn nhất khi sử dụng kháng sinh là làm sao để tối ưu hóa chế độ liều thuốc, giúp mang lại hiệu quả điều trị cao nhất, đồng thời giảm thiểu nguy cơ tác dụng phụ hay độc tính cho bệnh nhân.
Nhận thức được tầm quan trọng này, Bệnh viện Đa khoa Hà Đông là một trong những bệnh viện Hạng I của Sở y tế Hà Nội triển khai quy trình giám sát và hiệu chỉnh liều thuốc Vancomycin thông qua phương pháp giám sát nồng độ thuốc trong máu (TDM) trên cả bệnh nhân người lớn và bệnh nhân nhi nhằm cá nhân hóa việc điều trị và tối ưu hóa hiệu quả, giảm thiểu rủi ro cho bệnh nhân.
 |
 |
Tại sao Cần Giám Sát Nồng Độ Thuốc Vancomycin?
Vancomycin là kháng sinh quan trọng trong điều trị các nhiễm khuẩn nặng gây ra bởi các chủng vi khuẩn Gram dương, đặc biệt là tụ cầu vàng (Staphylococcus aureus) đề kháng methicillin (MRSA) ở cả người lớn và trẻ em. Hiệu quả điều trị và các phản ứng có hại có liên quan đến nồng độ Vancomycin trong huyết thanh: nồng độ Vancomycin cao có thể dẫn đến tăng các biến cố độc tính trên thận, trong khi nồng độ thấp dưới ngưỡng trị liệu có liên quan đến sự xuất hiện các chủng S. aureus đề kháng Vancomycin, dẫn đến thất bại trong điều trị. Theo thời gian, vi khuẩn bắt đầu kháng Vancomycin nhiều hơn (hiện tượng “MIC creep”) làm cho cửa sổ điều trị của Vancomycin ngày càng hẹp, nghĩa là liều có hiệu quả và liều gây độc tính khá gần nhau. Trên một số đối tượng đặc biệt như bệnh nhân trẻ em và bệnh nhân hồi sức tích cực, dược động học của Vancomycin có sự thay đổi đáng kể do những khác biệt về sinh lý và tình trạng bệnh lý. Do vậy, giám sát nồng độ thuốc trong máu (TDM) nhằm tối ưu các chỉ số dược động học/dược lực học (PK/PD) là giải pháp hữu ích giúp nâng cao hiệu quả điều trị đồng thời giảm thiểu độc tính của thuốc đã được khuyến cáo, thực hành rộng rãi trong thực hành lâm sàng.
Hướng dẫn đồng thuận sửa đổi năm 2020 của ASHP - IDSA - SIDP đã đưa ra khuyến cáo sử dụng đích AUC/MIC (diện tích dưới đường cong nồng độ - thời gian/MIC) thay cho nồng độ đáy (Ctrough) để đảm bảo an toàn và hiệu quả điều trị của Vancomycin với mục tiêu AUC/MIC trong khoảng 400mg.h/L đến 600mg.h/L
PrecisePKÒ được đánh giá là công cụ ước tính AUC Vancomycin chính xác và toàn diện nhất, phần mềm đưa ra gợi ý chế độ liều tối ưu cho mỗi cá thể bệnh nhân dựa trên đích PK/PD mong muốn. Phần mềm có thể ứng dụng giám sát nồng độ thuốc có tất cả các đối tượng trẻ sơ sinh, trẻ sinh non, trẻ nhỏ, bệnh nhân ICU, bệnh bỏng, phụ nữ có thai, lọc máu và béo phì. Ngày 13 tháng 3 năm 2023, Sanford Guide đã được tích hợp vào PrecisePKÒ giúp cá nhân đăng ký trong nền tảng PrecisePKÒ có thể truy cập liền mạch vào các tài nguyên của Sanford, giúp dễ dàng tham khảo các hướng dẫn lâm sàng ngắn gọn về các tác nhân chống nhiễm trùng và các bệnh liên quan trong suốt quá trình điều trị của bệnh nhân.
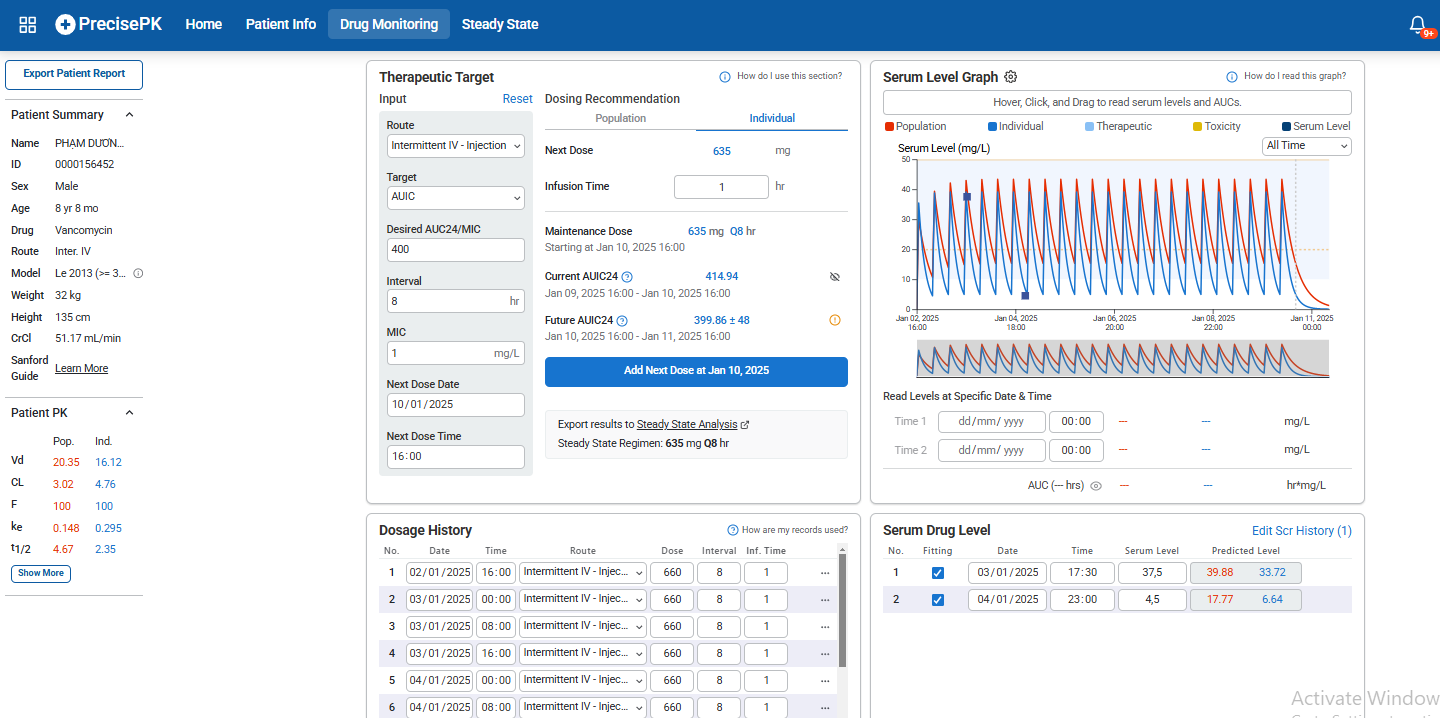
Hình 1. Hình ảnh thực tế TDM Vancomycin của bệnh nhân được chỉnh liều trên phần mềm PK
Từ tháng 8 năm 2024, Bệnh viện đa khoa Hà Đông đã triển khai quy trình hiệu chỉnh liều Vancomycin theo nồng độ thuốc dựa trên AUC (phương pháp Bayesian, theo hướng dẫn Đồng thuận thế giới 2020) trên 61 bệnh nhân với 39 bệnh nhân người lớn, 22 bệnh nhân nhi, 9 bệnh nhân lọc máu chu kỳ, nhằm hướng đến mục tiêu tối ưu hóa hiệu quả và giảm thiểu tác dụng không mong muốn trên thận khi sử dụng Vancomycin cho bệnh nhân nhiễm trùng nặng.
Bệnh viện Đa khoa Hà Đông cam kết luôn cập nhật và áp dụng những tiến bộ khoa học kỹ thuật mới nhất trong công tác điều trị, nhằm nâng cao chất lượng chăm sóc sức khỏe cho bệnh nhân. Quy trình giám sát và hiệu chỉnh liều Vancomycin sẽ tiếp tục được cải tiến và mở rộng, góp phần mang lại những phác đồ điều trị an toàn và hiệu quả nhất cho bệnh nhân.